院長・スタッフのコラム
- ホーム
- お役立ち情報
- 院長・スタッフのコラム
- 2009年度コラム
2009年12月号
院長の事故体験記 その11 下顎前歯部のブリッジ
自分で作製した下顎前歯3本分の義歯は、結局半年近く使用した。しかし鉤歯や粘膜の圧迫感や痛みのため、残念ながら体の一部分と感じるくらいには慣れることはなかった。いつも舌で弄んで、はずそうはずそうとしていたと思う。この時点ではいずれはこの部分にはインプラント治療をしてもらおうと思っていた。骨に直に植立されている、歯根膜の感覚受容器をもたないインプラントで物を食べるとどのような感じがするのかを体験してみたかったのだ。普通の歯で物を噛むときは主に歯根膜の感覚受容器で噛みごたえを感じ、義歯のときは義歯床下の粘膜内の感覚受容器で感じている。それでは、インプラントの場合はどうなのかを自分自身で知りたかった。一応インプラントの予定でCTを撮影してもらい、ノーベルガイドで解析を試みたがかなり難症例であることが判明し手術をしてもらうかはまだ決めかねていた。そこで、とりあえずは義歯をやめ、できるだけ支台歯を削らないようにしてブリッジを入れてもらうことにした。
今回、ブリッジを初めて入れてもらったが、やはり固定式は違和感が少なくて良い。部分床義歯と違い強く噛んでも粘膜は当然痛くない。ここで奇妙な感覚を経験した。右下3番(犬歯)から左下3番までが連結されていると、右で噛んでも左の歯が引っ張られる感覚がある。正常咬合の場合右で噛もうとして、下顎を右へずらすと左側の歯は上下が全く当たらないのが正常である。またその時反対側の歯が当たると非常に気持ちが悪い。歯並びが悪かったり、歯がすり減ってきて噛もうとしているのと反対側の臼歯が当たっていると、歯は横への力に弱いのでやがて動揺したり、顎関節に無理な力がかかったりする。一度皆さんもチェックしていただくと良いと思います。私の場合は反対側が当たっているのではなく、引っ張られるだけであるが、これは今までになかった感覚である。これまで診療中に同じようなケースで患者さんから訴えのあったことはなかったので、正中を超えて左右の歯を連結するとこう感じるのかと少し驚いた。
他に気付いた点は歯が連結されているため普通のフロスを上から挿入することができず、特殊な3in1フロス しか通らなくなったことである。このフロスは使用するのがすこし面倒である。

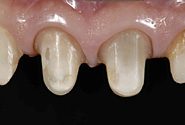
それ以外にはポンティックの唇側の立ち上がりに、舌尖が届かなくなり食カスが取り除けなくなったのは想定外であった。これは事故のときに歯槽骨がとんでしまい高さが低く、また幅も狭くなってしまったので、図のようにポンティックの立ち上がり(赤い矢印)が低く、また後方へ移ったことによるものである。これはこの後インプラントになったとしても、問題となり何とかしなければならないところである。
<院長>
2009年11月号
院長の事故体験記 その10 印象のトラウマ
今から30年以上前まだ自分が歯学部の学生であった頃、実際に患者さんを治療する臨床実習の前の数か月間はポリクリとよばれその全段階で、見学実習や相互実習をする期間があった。学生同士が麻酔の注射や採血などをやり合うのである。そのなかに印象を取り合う実習もあった。それまで歯科治療で歯列全体の印象をされた経験がなく、ただ無防備に口を開けて待っていたところへ、クラスの友人に山盛りに印象材を盛り上げたトレーを口に突っ込まれたので、もう苦しくて吐く寸前までいってしまった。涎は垂れ流し、涙は出るはで非常にしんどい目に合った。初心者はおおよそそんなもので、友人を恨んでいるわけではないが、その時のことがトラウマとなって、それ以来自分は嘔吐反射が強く、印象を取られるのが苦手であるとずっと信じてきた。
それから20年間歯列全体の印象を取られる治療を受けることなく経過していたが、40歳を過ぎ人間ドックで胃カメラを呑む破目になった。焦った。いくら舌や咽の奥を麻酔しているからといっても、硬い長いチューブがすんなり呑み込めるものであろうか?順番を待つ間にもう手に汗を感じ出した。初めに咽の奥に麻酔薬をスプレーされるだけでもう吐きそうである。看護師さんに「チューブが呑めない方はおられますか?」と尋ねると、「1年に一人くらいですよ。」との返事。ここでギブアップするのも恥ずかしい。もう俎板のコイである。前歯で咬んでいるマウスピースの間からカメラが入ってきた。いきなり1発目のエヅキ。その後何度もエヅキを繰り返して、やっとのこと検査終了。カメラがつるりと口から出てきたときの安堵感。
それ以降毎年のようにその検査を受け続けていると、なるべく楽に検査を受けるコツが自分でつかめ出した。また看護師さんが、「出てきた唾液は飲み込まず、できるだけ出して下さい。」という意味も理解できるようになった。つまり唾液を飲み込むと、その瞬間咽の奥が閉まるのでチューブに咽の奥の粘膜が触れ、その刺激で嘔吐反射が誘発されるわけである。ならば唾液を飲み込まなければよいのであるが、溜まった唾液は嚥下反射によって無意識に飲み込まれているので、それを意志によって妨げるのはそれほど簡単ではない。
そのようなことを考えているとき、歯科治療における印象時の嘔吐反射も同じように軽減できるのではないかと思い当った。一般的に印象時術者は患者さんに「鼻でゆっくり息をして下さい。」と指示する。それは鼻で息をすると口の奥は閉まるので、印象材が咽の方に流れ込まないためである。しかし嘔吐反射の強い方にそのように指示した途端エヅカれるのである。敏感な舌根や軟口蓋がトレーや印象材に触れてしまうからである。そこから得た結論は、嘔吐反射の強い方の印象を取るときは、チェアーを起こして顎を引き印象材が咽の奥へ流れないようにして、「口を開いたままゆっくり息をして下さい。出てくる唾液は飲み込まずにティッシューで受けて下さい。」と指示することである。これが印象の裏ワザなり。
研究用模型の印象を取ってもらったとき、M先生は非常にお上手でまったく嘔吐反射は起こらなかった。プロビジョナルが装着されたのでいずれくる本印象も問題は起こらないだろう。
先日また人間ドックで胃カメラ検査を受けたが、経口か経鼻を選択できるようになっていたので、迷わず経鼻をお願いした。
<院長>
2009年10月号
院長の事故体験記 その9 仮歯が入る
受傷後3か月が経ち歯槽骨骨折を起こした部位も治癒したので、暫間固定(Tfix)をはずして、最終的にどのように補綴するかを自分で決める時期になった。
ところで歯科は単科であるが、そのなかはいくつかの分野に分かれており、それぞれの歯科医についても得意とする分野がある。よってどの先生にこのあとの治療を依頼するかは悩むところである。そこで歯科医として前歯は看板にもなり、人にも目立つ審美領域でもあるので、審美歯科専門医で、最先端の治療を受けてみようと後輩の友人のM先生に治療をお願いすることにした。最先端の治療を体験することは、自分の勉強のためでもある。
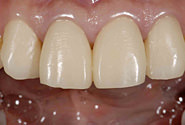
平成20年4月上旬 まず初診時の口腔内写真(図1)、研究用模型の印象などをとってもらった。次にすでに根管充填の済んでいる左上2番と右上1番のコアの印象も取ってもらった。最終的には金属を全く使用しない(メタルフリー)オールセラミッククラウンにしてもらうので、コアも金属を使用せずグラスファイバーとレジンで作られたものである。金属を使っていないため光の透過性がよいので、天然歯に非常に近い色調になる。そして左上2番から右上2番の4本の前歯の支台歯形成(図2)とプロビジョナル(図3)の装着となった。
4本の歯についてコアの装着、支台歯形成、プロビジョナルの装着までを一度にやってしまおうとすると専門医でもチェアタイムは1時間以上になる。1時間以上診療台の上でじっとしているのは、腰痛持ちの自分にとってはかなりつらい。非常に繊細な治療をされているので体を動かすのは悪いとわかっているが、やはり腰を伸ばしたくなる。自院ではインプラントや自家歯牙移植の手術の時などは2間近くも、患者さんは診療台に寝たままの状態になる。今まで患者さんの口内以外の苦痛についてあまり考えたことはなかったが、自分が治療を受ける立場になって初めて患者さんの苦痛がよくわかった。それくらいの時間になると、治療する方も、される方もしんどいのである。
暫間固定を切断してもらうと、打診痛は軽度に認められるものの、歯根が折れている左上1番を含めどの歯もほとんど動揺はなくなっていた。滑らかなプロビジョナルが入って暫間固定の粗造感がなくなり、口元が非常に爽快になった。しかし、そうなると下顎の部分床義歯がより鬱陶しく感じるようになってしまった。この経験からも、やはり歯が抜けたらまずは固定式のブリッジかインプラントでの補綴を考えるべきであろうと感じた。デリケートな方や神経を使う仕事をされている方には、取り外しの義歯はお勧めできないと強く思った。因みにインプラント治療の先進国である米国では、歯が抜けたときの補綴治療の第一選択はインプラントだそうである。医療訴訟の多い米国では、無理をして治療で残した歯がまた悪くなって抜歯になってしまった場合、訴訟になるケースがあるということである。そのため無理をせずあっさり抜歯してしまうことが多くなるわけである。
<院長>
2009年9月号
院長の事故体験記 その8 抜髄
受傷3週後、受傷時の外力により根尖で断裂してしまった神経を、大学歯学部に勤務する実兄に取ってもらうことにした。もう少し経過を見てもよかったのであるが、電気的歯髄診断に反応せず、また時間的制約もあったためである。
ところで皆様は神経を取る治療(抜髄)を受けたことはありますか?虫歯がひどくなって痛みが止まらないので、 歯を削り、根っこの中にマチ針のような器具を突っ込んでゴリゴリこするあの治療です。広く一般に行われている治療なので簡単に考えられていると思いますが、実は色々な問題があり非常に難しい治療なのです。
そもそも、歯科では、痛みを止めるために、そこにつながっている神経を切ってしまうという治療は、日常的に行われているものですが、身体の他の部位ではこういった治療はほとんどありません。どちらかというと非常に乱暴な治療であると言えます。歯髄に達してしまって痛みの引かない炎症は、今日の歯科医学ではこの方法でしか解決できないので、仕方なくやっているのです。
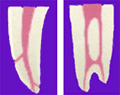 図1
図1
神経の通っている根管は根尖に行くにしたがって細かく枝分かれしており複雑な形(図1)をしています。そのうえ、直接肉眼では見えず、レントゲンでも細かい部分は映らず、治療は経験と勘に頼る部分があります。
また、リーマー、ファイルとよばれる細い手用器具や最近では形状記憶合金製のファイルなどを使用しても根尖に完全に到達できない場合もあり、その場合は、将来また痛みが再発する恐れがあります。これは、以前、神経を取ったはずなのにまた痛くなったというケースです。(ただし、抜髄処置の直後は歯髄を切断する処置によって起こる炎症でしばらくは痛みが残ります。)
では抜髄の成功率はというと、専門医が処置したケースで自他覚的に問題のない(痛みや違和感がなく、レントゲンでも異常が見られない)抜髄は90%くらいと言われています。一度抜髄した歯が一生そのまま経過するのが理想ですが、器具を挿入するために大きく削った歯は補強のため心棒を入れておいても咬合力に負けて、割れてしまう場合もあります。つまり、神経のある歯のほうが強いのです。また神経を取ったからといって虫歯が進まないわけではなく、痛くない分、虫歯が進行していても分からず発見が遅れてしまうこともあります。
歯というものは、削らない方が、また神経を取らない方が強く、長持ちなのです。
話は変わりますが抜髄の治療費はどれ位になるかご存じでしょうか。米国ニューヨークでは、大臼歯1本の抜髄(神経を取るだけで金冠代は含まない)は14万円位だそうです。日本では健康保険でその約10分の1以下(自己負担3割なら3000円程度)ですみます。米国のように治療費が高額なため歯を大切にする意識が高くなるのがよいか、あるいは日本のように悪くなればすぐ簡単に治療が受けられる健康保険のシステムがあるのがよいか、どちらがよいかは考え方次第でしょう。
私の話に戻りますが、3ヶ月後右上の1番は根管充填を受けたが、左上の1番はレントゲンで観察していると破折部に周囲から歯槽骨が浸入して、破折部が骨で包まれていくように見えるので、このままにして興味深く観察していくことにした。
2009.9月号でこの月刊コラムは通算50号となりました。
皆様のご愛顧にお応えすべく100号まで頑張るつもりです。
引き続きご愛読よろしくお願い申し上げます。
<院長>
2009年8月号
あゆみの会講演会
今回のコラムは、院長の事故体験記をお休みにして、先月の講演会のお話をさせていただきます。
本年5月、摂食障害患者自助グループ「あゆみの会」の世話人の方から、突然メールで講演の依頼がありました。2年前このコラム(2007.8~12 2008.2~10)で酸蝕症の連載を1年余り続けましたが、その記事を読まれ、摂食障害に伴う酸蝕症について、講演をお願いできないかとの内容でした。外因性酸蝕症の自験例は多数あるものの、内因性酸蝕症は少ないことを申し上げましたが、二つに共通する注意点や予防法でもよいとのこと、また自分自身酸蝕症を勉強し直す良い機会と考えて、お引受けすることにしました。
会員200名のその会は、毎回講演会には20~30名の出席があるとのことでしたが、今回は10名程度の参加で 拍子ぬけした反面、プレッシャーが少なく緊張せずに行えました。患者さんもご家族も本来の病気のほうが大変で、まだ歯には手が回らない状況のようです。
講演内容は、・Tooth Wearとは ・う蝕と酸蝕の違い ・外因性酸蝕症の原因と予防法 ・内因性酸蝕症の原因と予防法 ・酸蝕症の治療 等で、約2時間の講演となりました。内因性酸蝕症のうち嘔吐が原因となるのは摂食障害によるものです。ちなみに摂食障害は以下のように分類されています。
- 神経性無食欲症(拒食症 Anorexia Nervosa)
a. 制限型
b. むちゃ食い・排出型 - 神経性大食症(過食症 Bulimia Nervosa)
c. 排出型
d. 非排出型
これらの疾患のうち自己誘発性嘔吐を伴い、酸蝕症となる危険性があるのは、bとc です。この2つはともにむちゃ食いと排出(嘔吐や下剤服用による)をともなうのですが、体重の減少(標準体重の85%以下)が見られれば前者で、増加があれば後者になります。体重の増減で区別されているので2つの間で行き来があるそうです。 過食症の方で嘔吐を伴わないdの場合でも、酸性飲食物の過食過飲があれば外因性酸蝕症になる場合も考えられます。またcの方の場合酸性飲食物の過食過飲は、口腔を上からと下からの2度通過することになるので、より強く酸蝕症が進むのではと思いました。
論文ではごくまれに過食症の方に耳下腺の腫脹が見られるとありますが、会場に来られていた一人の方から、娘さんがそれで困っておりどうすればよいかと質問がありました。10人の中に1人おられたわけで、それほどまれではないように思いました。翌日ドライマウス研究会が東京であり、会長の斎藤一郎先生にそのことをお聞きしましたところ、唾液腺症とよび、まだその機序ははっきり分かっていないとのことでした。
講演終了後は、「あゆみの会」会長の心療内科の専門医である生野照子先生に、摂食障害についてお教えいただく良い機会となりました。またつい最近先生が出版された「リストカットの向こうへ」(新潮社)というご著書をいただき、帰宅後拝見しましたところ、先生の御略歴に現大阪府教育委員長とあり、たいへん驚きました。
<院長>
2009年7月号
院長の事故体験記 その7 鼻の裂創
鼻の傷は、事故直後搬送された救急車内で鏡を借りて見たが、軟骨が見えるくらい深く重傷だった。傷の走行は鼻尖から放射状に広がり、鼻柱も切れていたため、救急外科の先生が縫合しにくいなあと漏らしながら処置をされていた。
事故当初は毎日ガーゼ交換のため、自院の診療開始時間を遅らせて、通院をしていた。
傷にはある種のテープを貼って、その上にガーゼを置き眉間から上口唇まで絆創膏を貼ってもらっていたので、まるでフランケンシュタインのような顔であった。しかし診療中は、ペーパーマスクのマチを最高に広げて、掛けていたので患者さんには気づかれることはなかった。
絆創膏の隙間からよく液が垂れていた。鼻を怪我したので水洟がよくでるようになったのかと思っていたが、実はそうではないことが分かった。3週間ほど経った頃、先生にお聞きすると、それはまだ滲出液が止まらず漏れてきているものらしい。そして以前は傷から染み出る滲出液はできるだけ乾燥させた方がよいと考えられていたが、ここ数年の考え方は逆で、傷は湿らせておいた方が早くきれいに治癒するそうである。その方法は、モイストヒーリング(湿潤療法)とよばれ、滲出液の中に含まれる創傷治癒を促進させる細胞を、ハイドロコロイド(デュオアクティヴ®)のテープで密封して蓄積し治癒力を高めるものらしい。
医学では、それまで経験的に常識と考えられていたことが科学的に証明され、まったく反対の方法になることが少なくない。私が20年以上前に総合病院で勤務していた頃、手術をするときの手洗いはフュールブリンガー法で行うことになっていた。その方法は、指先から肘の上まで石鹸のついたブラシで擦りあげ、一旦水で洗い流しもう一度繰り返すというものだった。しかし最近の知見では、そのような手洗いをするのと、単に手に石鹸をとって両手で揉み洗いするのとでは、残留する細菌数に違いが見られない。その上ブラシで皮膚を擦ると細かい傷ができ、そこに細菌がより繁殖し感染巣になる危険性があり、今日ではその方法は行われなくなってきている。
外科の基本中の基本である創傷の治療や手術時の手洗い法などにおいてすら、時代とともに新しい方法に変わってしまうのである。歯科医としてまだ現役を張っていくには、日々勉強を続けなければならないと痛感する次第である。
<院長>
2009年6月号
院長の事故体験記 その6 義歯装着
受傷後2週間 年の瀬が迫り忘年会、お年始など人と会う機会が多くなってきたので、取りあえず下顎の3本欠損に義歯を入れることにした。
普通は抜歯後歯槽骨の吸収が止まり、粘膜の形が落ち着く3か月を目途に義歯を装着するが、今回はいずれ固定式のものを入れたいので、それまでの仮の義歯である。これは簡単な義歯であり、だれか他の歯科医に頼むのも面倒なので、自分で印象し歯科技工士さんに作ってもらうことにした。
出来上がってきた義歯を初めて入れた時、「何と硬いものか。」というのが第一印象であった。ただ義歯を入れているだけでも、鉤歯はかなりの圧迫感を感じる。理論的には義歯に力がかかった時のみ、鉤歯には力がかかることになっているのだが、そうではなかった。義歯は、舌で押せばすぐはずれる位ゆるく作ってあり、普段は粘膜の上にのっているだけなのに、絶えず歯や粘膜が押されている感覚がある。また舌を出したときに、舌の裏側の軟組織が舌側にあるクラスプやレストにひっかかってしまい痛みを感じる。
当然硬いものは義歯を避けて自分の歯で噛むようにしていたが、油揚げや海苔巻など少し弾力性のものを噛むと、義歯が前方へ倒れて床が粘膜に食い込み圧迫感がある。刺身も食べてみたが食感がわからず、おいしくない。靴の上から足を掻いているような感じである。また、前歯なしの食生活が2週間続いたわけであるが、以前はどのように前歯でものを噛み切っていたのかを忘れていたのには、我ながら驚いた。
毎夜義歯を入れ歯用ブラシで磨くのは、たいへん面倒で、普段の歯磨きと同じ生活習慣の一部になるのには時間がかかりそうである。毎食後手入れをするなんてまず無理だ。会話や外見さえ気にならなければ、食事のとき以外ははずしておいてもいいだろうという気になる。時々患者さんの中には、せっかく義歯を作ってあげても、そのうちに使わなくなる方がおられるが、それも今後は大目に見てあげようとも思う。ただし義歯をはずしっぱなしにしておくと、鉤歯が微妙に移動したり、粘膜の形が少し変化しただけでも義歯は元の位置に戻らず、無理に入れようとすると痛くて入らないという事態に陥るので、要注意である。
こんな形で歯を失うとは夢にも思っていなかったし、歯医者なんだから一生自分の歯で食べ、義歯などの世話になることはないと思っていた。何でも失って初めて、そのものの有難さがわかるのである。
今回は義歯の短所ばかりを挙げてしまったが、もちろん会話時に息が漏れない、外見が良くなる、前歯でものが噛み切れるなど義歯を入れる前より格段にQOLは上がっている。また、事故は大変な経験ではあったが、歯がなくならなければ義歯を入れることはできないのであって、歯科医として義歯装着を実体験できたことは、治療をしていく上で患者さんの気持ちが理解でき、非常に有益であったと思いたい。
<院長>
2009年5月号
院長の事故体験記 その5 受傷と食事 その3
受傷後1週間位経つと、口唇粘膜がしみることは、かなりおさまり、鼻、歯肉ともに抜糸をしてもらった。抜糸は思っていたよりは痛かった。しかし、もちろん麻酔をするほどではない。自分が診療室で患者さんの抜糸をするとき、糸を切っているだけなのに、痛そうな顔をする方が時々おられるが、これは糸を持ち上げるときや、糸が組織の中を通るときに痛みが生じるからであった。自分で体験してみて初めて分かった。
食事については、初めの1週間位は小さく切ったものを食べていたが、だんだん普通のものを食べるようになってきた。ある日食パンを食べたとき非常に奇妙な感覚を味わった。1枚の食パンを目で見て、平べったいある程度の厚みのあるものと認識してかぶりついた。しかし4本あった下顎の切歯のうち3本が一度になくなり、左側の上下の側切歯しか咬合しない状態であったため、脳の方は上下があたらない3本の部分はパンの中に大きな空洞があったのかと錯覚して、頭の中が混乱してしまう。食べる前にもっと厚みのあるものだったはずなのに、どうなってしまったのかと戸惑うのである。ところで歯根のまわりには歯根膜という組織があり、その中にあるセンサー(感覚受容器)が歯にかかった力やその方向を感知し、歯ごたえや歯触りとして脳で認識される。巾のあるものを咬んだときは複数の歯のセンサーが反応し、大きなものであることを脳は認識できるわけである。もちろん口唇、舌、頬などの口腔粘膜のセンサーも協働して感覚を脳に伝えている。歯はピアノの鍵盤と同じように考えることができる。1本の鍵盤を叩いて1つの音を出すより、和音を叩く方が幅のある音が出せるわけである。
因みに食物の厚さは何が感知しているのであろうか。目を閉じて食物を噛んでも厚いか薄いかは判断できる。 これは口を閉じるときに働く閉口筋とよばれる筋の中にある筋紡錘というセンサーが行っている。筋紡錘は筋肉がどれくらい引っ張られているか、つまりどれくらい口が開いているかを脳に伝えている。
受傷後10日目、抜糸が済み口唇粘膜のしみるのもおさまり、胸や背中の痛みが治ってくると、気分的にかなり楽になり精神状態が回復した。ところが、息子がハンバーガーを買いに行くというので、まだ食べたことのない MegaTamago をうっかり頼んでしまったのが間違いだった。ハンバーガー、それも今回は特に分厚いものである。前歯がないとまず噛み切れない。仕様がないので料理バサミでデコレーションケーキのように60°位ずつに切って、またそれをパン、肉、卵、レタスと別々に食べた。何のためにMegaを買ってきてもらったのがわからない。お笑いである。やはり大きな口をあけてかぶりついて、パンと中の具を同時に食べてこそハンバーガーのおいしさが伝わってくるというものである。
<院長>
2009年4月号
院長の事故体験記 その4 歯根破折発見
受傷5日後 上顎の前歯は、歯自体は暫間固定がされているのでさほど痛みを感じないが、上顎の裏側の歯肉を舌で圧すると痛みがある。これは、歯槽骨骨折を起こしているので、その骨折線を圧すると痛いのは当然である。試しに抜糸前の今の歯槽骨や歯根がどのような状態になっているのか知ろうと、自分でデンタルレントゲンを撮ってみてびっくりした。左上1番の歯根がちょうど歯根の中央部で横に真っ二つに折れているではないか!歯槽骨骨折だけではなかったのだ。さあてこの歯の治療はどうするのがいいのか。ちょっとこれは難題だぞ。
ところで歯根が折れたときの予後はどうであろう。以前は歯根が折れるとまず抜歯と考えられていた。しかし最近外傷歯についてはいろいろな知見が得られており、処置が変わってきている。
まず電気的歯髄診断(EPT)をして応答し歯髄が生きているなら、つまり断裂していなければ、ずれた歯冠を整復し、隣在歯と固定する。通常固定期間は2~3か月に及ぶが、うまくいけばその間に、破折部や歯髄が治癒する。またEPTに応答せず歯髄が断裂していると思われても、そのまま経過を観察していく。
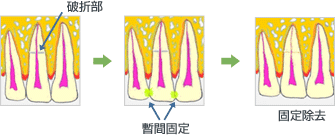
しかし経過観察中に歯肉が腫脹し、歯髄が死んでしまったことが判明した場合は死んだ歯髄を除去し、以下のような処置となる。
歯冠に近い部分で折れた場合:折れた歯冠側の破折片が長期に安定することは難しく、歯髄も感染しやすい。そのためまず折れた歯冠を取り除き、抜髄をし、根管充填をする。なくなった歯冠を元通りにするため、かぶせを作るわけであるが、残った歯根のすぐ横に歯槽骨があると歯肉に炎症が起こりやすい。そのため折れた部分を歯槽骨の先端から離す必要がある。
これには2通りの方法がある
i 矯正的挺出 歯根にフックをつけ、隣の歯に固定したゴムの力を利用して時間をかけて徐々に引っ張り出す方法
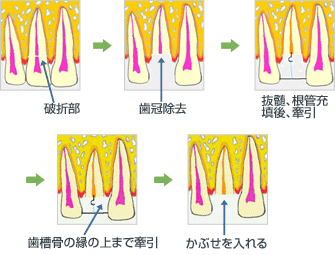
ii 外科的挺出(歯槽窩内移植) 抜歯の要領で一旦歯根を一気に抜いてきて、少し歯肉から出たところで隣の歯と固定して、固まるのを待つ。
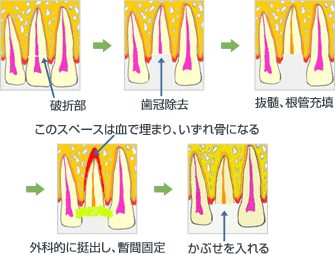
根尖側の歯髄が感染した場合:まず抜髄をし、根管充填をする。次に歯根端切除術とよばれる方法で、歯肉を切開、剥離し歯槽骨を削除し、折れた歯根に到達したら根尖のみを摘出する。
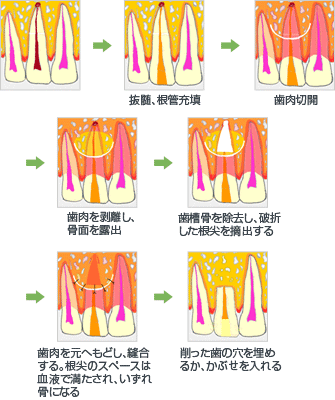
時には抜歯をして折れた根尖部のみを取り出し、また歯を元へ戻す意図的再植術という方法も行われる。

若年者ほど 1. のように歯髄も破折部も治癒しやすいが、私の年齢ではちょっと難しいかもしれない。事故直後に診てもらった救急外科は、緊急の止血や抜歯、縫合を主に行う部門なので、もし左上1番の歯根破折が見つかっていれば、抜歯ということになっていたかもしれない。抜けた部分に直ぐに仮歯を入れて下さいとは言えない。やはり一番目立つ上の前歯が、いきなりなくなるのはショックである。ある意味、初日に見つからず、自分で判断できる時間的余裕ができたことは幸運であったかもしれない。
今回のコラムは専門的すぎてちょっと退屈な内容になってしまいました。次回は、もっと一般的なお話にしたいと思います。
<院長>
2009年3月号
院長の事故体験記 その3 受傷と食事 その2
受傷直後に口腔外科で暫間固定された上顎前歯は、歯の位置が微妙に動いておりまた歯についている接着剤のため、それまで毎晩使っていたNTI-tssのマウスピースがその晩から使用できなくなった。そのため、受傷のストレスによる緊張型頭痛が、即翌朝から再発してしまった。前歯がなくなったことと歯槽骨骨折のため、前歯部のみに装着するこのマウスピースは当分は使えないだろう。
口の中の粘膜の傷が痛むため、大きく口を動かしてものを食べにくく、また頬や口唇の動きが悪いので、食塊が齦頬移行部に溜まりやすく口の中が汚れやすい。
その理由は以下のようになる。まず正常時の咀嚼運動を説明すると、1)舌や頬粘膜の働きにより、下顎臼歯の咬合面に食塊がのせられる。2)落ちないように舌と頬粘膜に保持され、上下の臼歯の間でつぶされる。3)つぶされた食塊は舌と頬粘膜の方へ落ちて行き唾液と混ざる。4)舌と頬粘膜の動きによってふたたび下顎臼歯の咬合面にのせられ、上下の臼歯の間でつぶされる。この運動が繰り返され食物が徐々に粉砕されていくわけである。

この一連の動きが咀嚼運動と呼ばれ、脳のプログラムにより下顎を動かす筋肉,舌や頬の筋肉が絶妙にコントロールされ反射的に行われている。それにより普段食事中に舌や頬粘膜を咬むことがないようになっている。私の場合はこの頬粘膜の動きが悪いので食塊が外の方へ落ちてしまい齦頬移行部に溜まるのである。
また粘膜の傷が痛むため歯ブラシが動かしにくいのも、口の中が汚れやすい原因の一つである。
鼻の傷のため眉間から上唇までガーゼの上に絆創膏が貼られているので、痛みが消えてもメガネがきっちり納まらないので、非常に鬱陶しい。
受傷時はヘルメットを被っていたので、直接頭部を打ったわけではなかったが、2~3日は頭がぼーっとしていた。幸いにも週末の事故だったので診療には差し支えなかった。多量の出血、疼痛、ストレスなどが一度に来たので、脳内から体を休めよというホルモンの指令が出ていたのであろう。とにかくその3日間はやたらと眠かった。
<院長>
2009年2月号
院長の事故体験記 その2 受傷と食事
受傷直後は、緊張していたためかさほど痛みは感じなかったが、その日の夕方から少し痛くなってきた。抜歯された部位の歯肉は縫合され、また歯槽骨骨折した部位は暫間固定されているため、歯の動揺がないので痛みはほとんどない。しかし削げたようになっている唇の裏側の粘膜は治療のしようがなく、そのままになっているため特に熱いものがしみる。
前歯が抜けて固形物は噛み切りにくいでしょうと、家内がうどんを軟らかく煮てくれたが、唇の傷が痛くてどんぶりに口をつけて出汁は飲めない。そこで、スプーンを使ってみた。これなら少し冷ませるのと、うまく傷に当たらないようにできるので少しずつなら飲むことができる。ところがである、下の小さな前歯が3本ないだけで、なんと、うどんが全く噛み切れない。料理用ハサミで短く切ってもらい、奥歯で食べた。しかし、うどんというものは、出汁とともに麺をつるつる吸い上げて、前歯や舌で噛み切り、むしゃむしゃと食べる感覚がなければまったくおいしくない。リンゴやカキなども小さく切ってなら奥歯で食べられるが、かぶりつけないため最初の歯ごたえがなく、最初の一口目の感覚がないのでおいしくない。
食べ物を食べるというのは、目で見て今までの経験からそのものの食感を想定しながら、前歯で噛み切り、その硬さ、質感を確かめ、噛み砕きながらそのものから滲みだす味を感じ、つぶれていく過程を楽しみ、最後に嚥下する一連の動作である。そのどれが欠けても、そのもののおいしさは充分には味わえないということを、身をもって改めて知った。湿ったせんべいやクッキーが、形、味は同じでも食感が異なるとおいしくないのと同様で、食品の持つそれぞれの食感はそのものの味に大きく関わっている。当たり前のことであるが、舌だけで味を感じているのではない。歯が全てそろっていることは、食物をおいしく食べるための必要条件である。
<院長>
2009年1月号
院長の事故体験記 その1 「やってしまった・・・」
ゴツンと鈍い音がした。
自分の下の前歯が、目の前に転がっている。
冷たい道路に腹ばいの自分がいる。
以前やっていたトライアスロンの流れから、クロスバイクでの自転車通勤をしていたのだが、2007年12月、自転車との接触事故を起こしてしまった。
待ち合わせの男友達の方しか見ていなかった女子高生が、直前で急に右折。私は、急ブレーキをかけ、衝突は避けたが、車輪がロックし、体だけが前方へ、ふっ飛んでしまった。足から着地するか、受け身でもできれば格好良かったのだが、鼻と前歯部だけで路面に激突。すぐに、救急車で救急病院に搬送された。
車内の鏡で見ると、割れた鼻の頭から軟骨が見え、(はじめは石ころが、めり込んでいると思っていた) 上唇、眉間が切れ、右下2番から左下1番の脱落、左上2番の歯冠喪失、左右上1番の切端の位置のずれを認めた。到着後、救急外科で裂創の鼻と上唇の縫合を受けた。多量の出血もあり、これほどの傷を負ったにもかかわらず、さほどの疼痛は感じなかった。
その後、I市民病院口腔外科受診。事故現場から持参した脱落した下の3本の前歯は、歯根の中央で複雑に折れているため、歯牙再植術は断念。残っていた根尖と割れた歯槽骨の除去と歯肉の縫合を受けた。そして、歯槽骨骨折のため、動揺のある左上2番から右上2番を整復、暫間固定をしてもらった。
この日、1日だけは、予約患者さんにご無理を言ってキャンセルし、休診とさせてもらった。眉間から上唇までガーゼの上に絆創膏を貼られ、まるでフランケンシュタインのような顔になっていたが、マスクでごっぽり隠せばいつもとほぼ変わりなく診療はできそうである。あるミニコミ新聞の星占いでは、その日は強運となっていたのでこの程度で済んだのかもしれない。歯科医としての重要臓器である手、足、目、頭が、グローブ、サイクルパンツ、ゴーグル、ヘルメットを着用していたお陰で、全くの無傷で、診療が続けられたことは、不幸中の幸いであった。
事故から、1年が経ち、この間、自分が歯科の患者となって多彩な治療を実体験できたことは、再びあってほしくはないですが、今となっては、ほんとうに様々な勉強ができ、良い機会だったと思っています。普段の治療で、患者さんの口からは聞けないことも、自分自身で気づくことができました。このことは、今後の診療に大いに生かせると考えています。
完治までの1年以上の経過を、今後順次、連載の予定です。読者の皆様には、歯科治療の手順が分かり、治療時の参考にしていただけるのではないかと思います。文中には、歯科用語が多数出てきますので、別項に「歯科用語解説集」として逐次まとめていきます。どうぞ参考になさってください。
<院長>